毎週水曜日15:00~17:00で脳ドックのご予約を受け付けております。
企業様の団体脳ドックも受け付けております。
企業様は別途時間枠を設けますので、ご相談ください。
脳ドックとは
脳ドックとは、脳の状態を診断するための健康診断です。
従来の健康診断では脳の状態を詳しく調べることができませんでしたが、脳ドックでは、MRI(磁気共鳴画像法)などの検査を行い、脳の状態を詳しく診断することができます。
また、認知症や脳卒中などの脳に関する疾患を早期に発見することができるため、予防医学の一環として注目されています。
脳ドックで実施される検査は、脳の断層と脳血管、頸動脈を撮影するMRI/MRA検査、不整脈を調べる心電図、動脈硬化の程度を調べるABI(血圧脈波)検査と、血液検査を組み合わせて行います。
これらの検査で、現在の脳の健康状態を確認しながら、将来的な病気のリスクを診断します。
お渡しできるもの
当院の脳ドック検査を受けられた場合、2週間以内に以下のレポートをご郵送いたします。
遠隔画像診断による放射線科医の正確な読影レポートの提供
近年、CTやMRI等の機器の発達により、画像診断は非常に重要な役割を担うようになりました。
しかしそれとは裏腹に、地域医療の格差や放射線画像診断専門医の不足による画像診断の精度、効率の低下が深刻な問題となり、それを補完するような遠隔画像診断サービスは急速に発展してきました。
高品質
放射線画像診断専門医による診断レポートは、臨床医様の心強い味方となり、見落としを防ぎ、施設様の診療品質向上に貢献いたします。
また、レポートに関しては1行のみの所見や、医師による所見のばらつき等の無いよう徹底して管理されてます。
検診に強い
遠隔画像診断は一般診療向け読影サービスだけではなく、検診向け読影サービスにも力が入れられています。
プロの目でダブルチェックを行い、検診の品質向上がなされています。

脳ドックで発見する
脳ドックは、脳の健康状態や機能を評価するための検査です。
以下に、脳ドックでわかることの一部を挙げます。
- 脳の形態や構造: MRI(磁気共鳴画像法)を使用して、脳の構造を評価することができます。脳ドックでは、脳の異常や腫瘍、出血、脳卒中の痕跡などを確認することが可能です。
- 脳の機能: 脳ドックでは、認知機能など、脳の特定の機能を評価するための検査を行います。
- 脳の疾患のリスク評価: 脳ドックでは、高血圧、高コレステロール、糖尿病などのリスクファクターを評価し、脳卒中や認知症などの脳の疾患の発症リスクを予測することができます。
- くも膜下出血を未然に防ぐ: 脳ドックでMRA(脳動脈)を撮影することで未破裂の動脈瘤(動脈にできるコブ)を早期発見できます。
脳の健康度チェックアプリ「のうKnow」
〜「のうKnow」特設サイトからの抜粋〜
日々の生活をより充実させるための「ブレインパフォーマンス(脳の健康度・通称ブレパ)」が注目されています。
仕事やスポーツで自分のパフォーマンスを意識するように、自身の脳のパフォーマンスについても考えてみませんか。
これは、「人生100年時代」を楽しく健康で暮らし続けるためにも大切です。
まずは、できることから少しずつ始めてみましょう。
「私はまだまだ大丈夫!」と思っているあなたも、「のうKNOW」で現在の脳の健康度をチェックしてみましょう。
PC(パソコン)やタブレット、およびスマートフォンで4つのチェックを行うことにより、あなたのブレパを知ることができます。
画面で表示されるトランプカードが自動的にめくられるので、「はい」か「いいえ」で答えて、チェックすることが可能です。


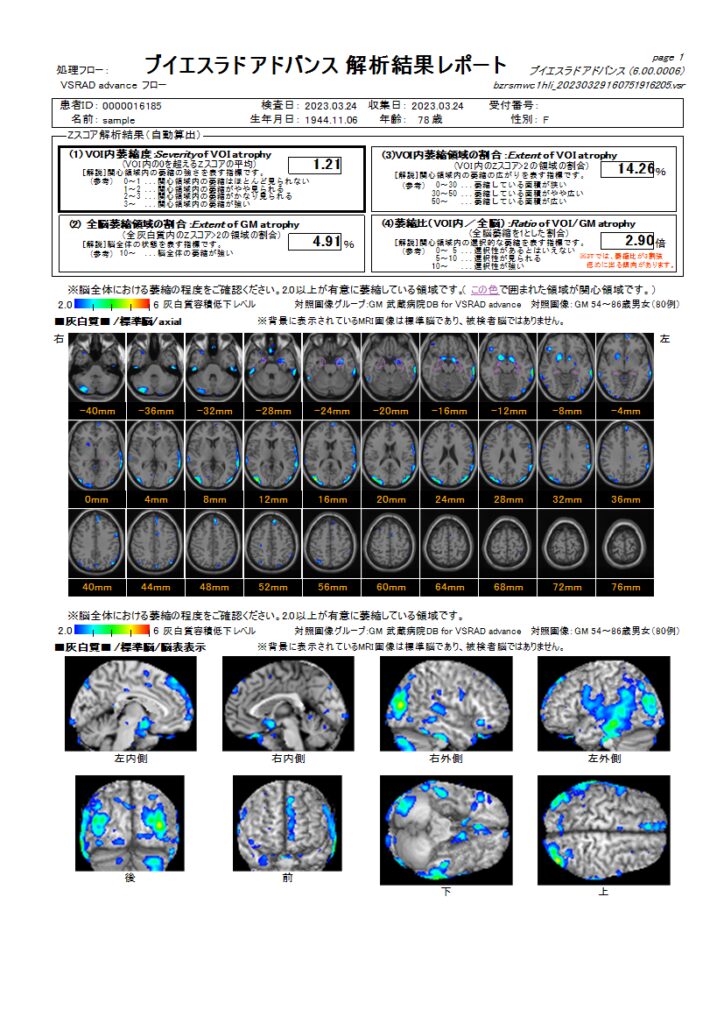
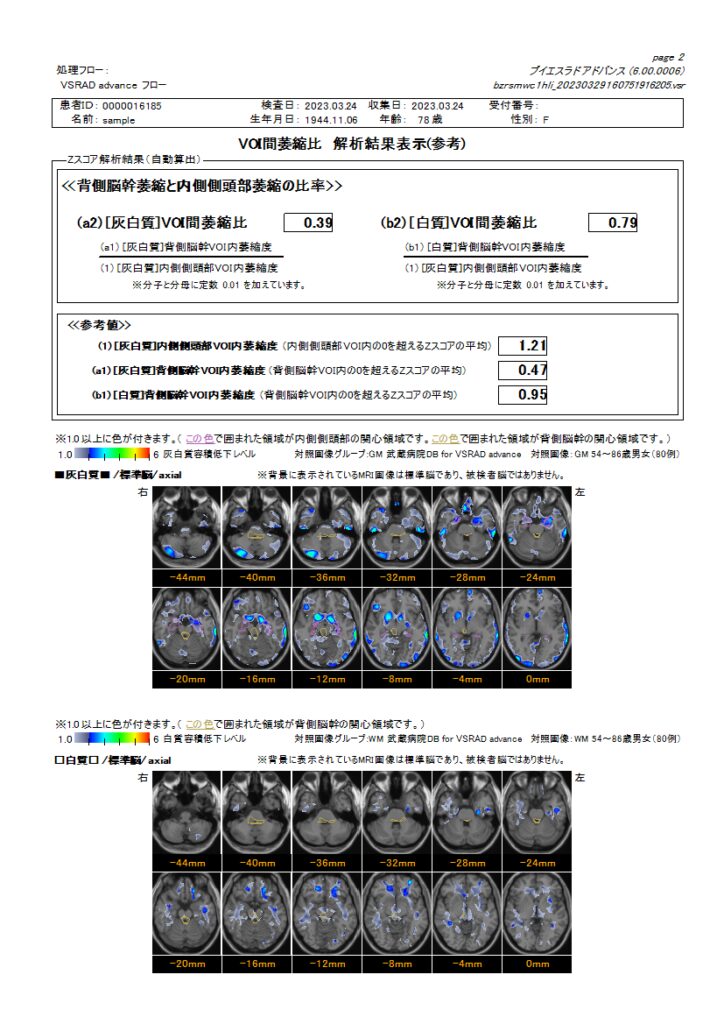
VSRAD(MRIによる認知症検査)
VSRAD(ブイエスラド)とは、MRIの検査データを使ってアルツハイマー型認知症の原因である脳の萎縮を調べる検査です。
アルツハイマー型認知症の重症化を防ぐために重要な早期発見にも効果的と言えます。
VSRADは、記憶に関わる部位である海馬傍回(かいばぼうかい) 、海馬、扁桃の萎縮度を痛みもなく簡単に調べられる検査です。
この検査では、これらの部位の萎縮度をテストしアルツハイマー型認知症の可能性を数値化します。
人間の脳は通常、加齢とともに萎縮し物忘れの頻度も高まります。
しかしその症状の進行はとてもゆっくりであるため、発見が遅れることも多いです。
そのためVSRADでは、アルツハイマー認知症においてもっとも早期に萎縮が見られる海馬傍回付近を特に見ることで早期発見につなげています。
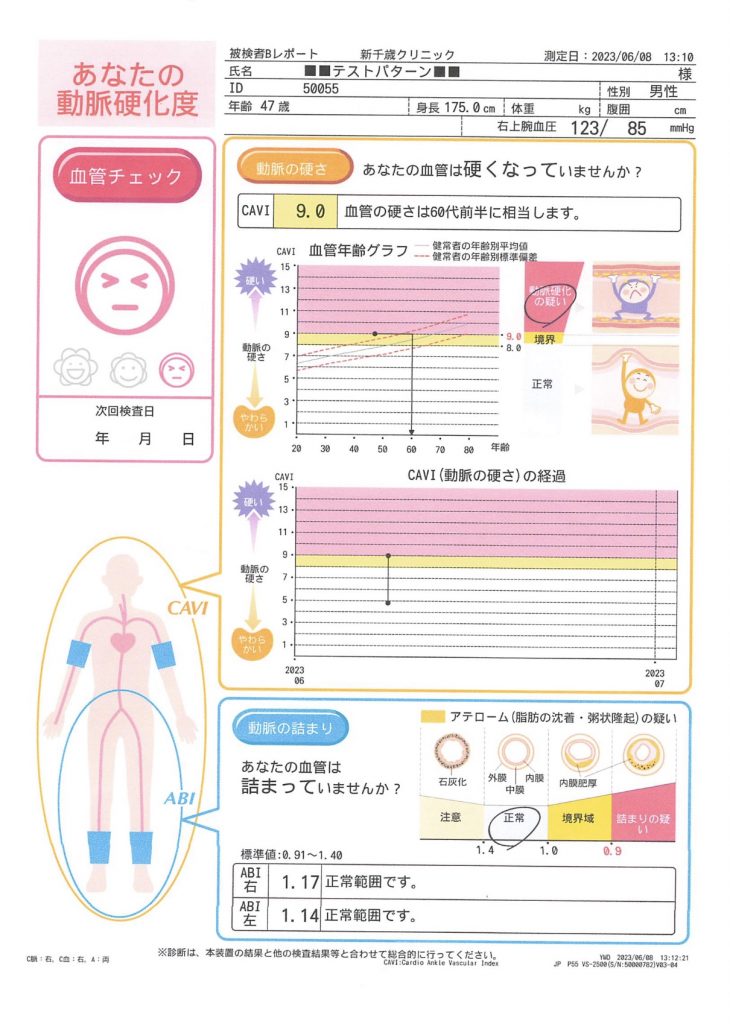
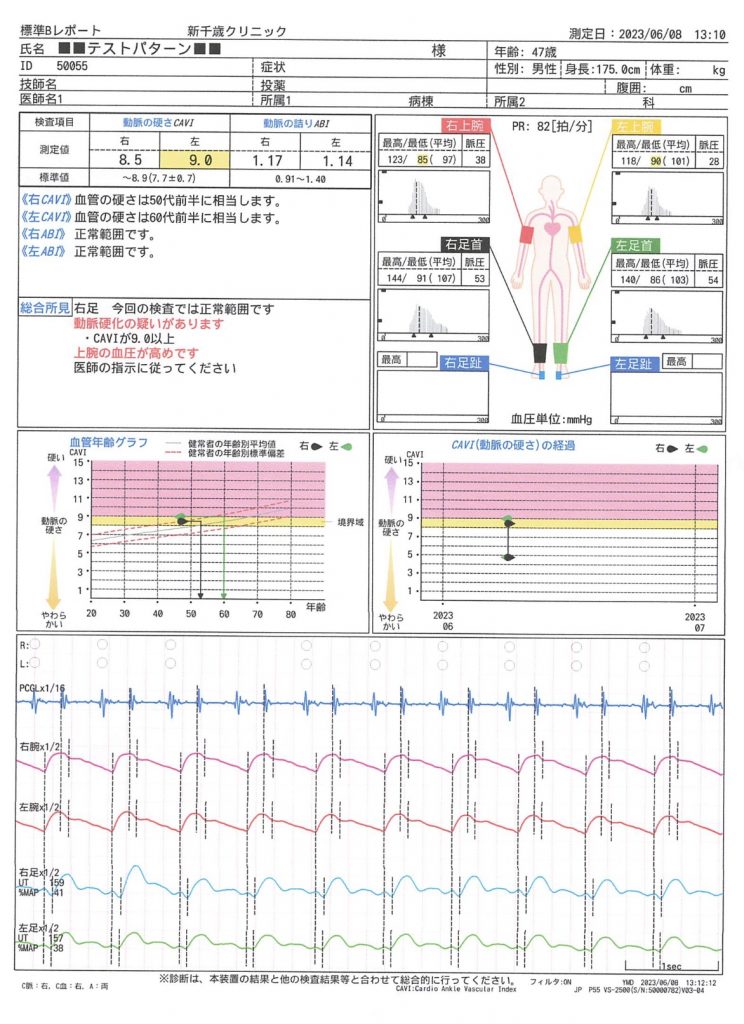
ABI(動脈硬化・血管年齢検査)
動脈硬化を評価する検査です。
両手両足の血圧を同時に測定することで、血管の硬さ、血管の詰まり具合を数値で表します。
歩いているときに、ふくらはぎを中心にしびれが強くなり、足全体が痛みそのため歩けなくなるが、数分間休むと再び歩きだせるようになる。
新たに歩き続けると痛みが出て、再び休むという症状(間欠性跛行)がある方は、この検査が特に有用です。
動脈硬化を予防するには、高血圧や脂質異常症、糖尿病といった生活習慣病が危険因子であることから、これらの疾患を予防・治療することが重要です。
そこで血圧とは独立した動脈硬化そのものを診断・評価することも、予防を効率よく行うために重要だと考えられます。
くも膜下出血とは
くも膜下出血は、脳の表面に位置するくも膜下間質(脳と髄膜の間の領域)の血管からの出血を指します。
くも膜下出血は通常、脳動脈瘤(動脈壁の異常な拡張)の破裂によって引き起こされます。
くも膜下出血の主な原因は、以下のような要因が関与することがあります。
- 脳動脈瘤の破裂: 脳動脈瘤は血管の膨らんだ部分であり、その壁が弱くなることで破裂する可能性があります。破裂した脳動脈瘤からの出血がくも膜下出血を引き起こすことがあります。
- 外傷: 頭部への外傷や怪我によって、くも膜下出血が発生することがあります。例えば、交通事故やスポーツ中の頭部への打撃などが原因となる場合があります。
くも膜下出血は、急性の出血として発症し、頭痛、突然の激しい頭部の痛み(後頭部をハンマーで殴られたような痛み)、意識障害、嘔吐、けいれん、意識喪失などの症状を引き起こすことがあります。
また、くも膜下出血は重篤な状態としてみなされ、早期の診断と治療が必要になります。
くも膜下出血の致死率
くも膜下出血の致死率は、いくつかの要因によって異なります。
- 出血の程度: くも膜下出血の大きさや範囲は、重症度や予後に関与します。大量の出血や出血の進行は、致死率を高める可能性があります。
- 患者様の年齢: 年齢もくも膜下出血の予後に影響を与えます。一般的に、高齢者の場合、合併症のリスクが高くなり、治療や回復が困難になることがあります。
- 意識レベル: くも膜下出血による意識障害の程度も予後に影響を与えます。重度の意識障害や昏睡状態では、治療や回復の見込みが低下する可能性があります。
- 迅速な医療対応: くも膜下出血に対して早期かつ適切な治療を受けることは、予後に重要な役割を果たします。迅速な診断と手術的な介入が行われる場合、致死率が低下する可能性があります。
具体的な致死率の数値は、患者の状態や治療の遅れなどの要素によって異なります。
一般的には、くも膜下出血の致死率は比較的高いとされており、重篤な合併症や後遺症をもたらす可能性もあります。
くも膜下出血の遺伝的影響
くも膜下出血は、遺伝的要因も関与することがありますが、一般的には環境要因や偶発的な要素が主な原因です。
以下に、くも膜下出血の遺伝的影響に関する情報を提供します。
- 遺伝性脳動脈奇形(AVM): 遺伝的な要因は、くも膜下出血の一部のケースにおいて重要な役割を果たす可能性があります。特に、遺伝性脳動脈奇形(AVM)と呼ばれる血管の先天的な異常がくも膜下出血の原因となることがあります。AVMは家族内で遺伝することがあり、家族歴のある場合、くも膜下出血のリスクが上昇する可能性があります。
- 家族性動脈瘤: 一部のケースでは、家族内で家族性動脈瘤が存在し、くも膜下出血のリスクが高まることがあります。家族性動脈瘤は遺伝的な要因によって引き起こされ、家族歴のある場合には注意が必要です。
- 遺伝性疾患との関連: 一部の遺伝性疾患や症候群は、くも膜下出血のリスクを増加させる可能性があります。例えば、染色体異常を伴う遺伝性疾患であるマルファン症候群やエーラス・ダンロス症候群は、動脈瘤の形成やくも膜下出血のリスクを高めることがあります。
ただし、くも膜下出血の大部分は遺伝的要因によるものではなく、環境要因や偶発的な要素が主な原因です。
したがって、一般的なくも膜下出血のリスクは家族歴よりも高血圧や喫煙などの生活習慣、高齢などの非遺伝的な要因によって増加する傾向があります。
くも膜下出血を起こす危険因子
くも膜下出血を起こす危険因子には、以下のような要素が関与することがあります。
- 脳動脈瘤: 脳動脈瘤は、血管壁の弱点による異常な拡張であり、くも膜下出血の主な原因の一つです。脳動脈瘤が存在する場合、その破裂リスクが増加します。
- 高血圧: 長期間にわたる高血圧状態は、血管壁に負担をかけ、くも膜下出血のリスクを増加させる可能性があります。
- 喫煙: 喫煙は血管を収縮させ、血液の循環を悪化させることでくも膜下出血のリスクを増加させると考えられています。
- 飲酒: 過剰な飲酒は、血圧の上昇や凝固異常を引き起こすことでくも膜下出血のリスクを増加させる可能性があります。
- 性別と年齢: くも膜下出血は女性よりも男性に多く、特に40歳から60歳の中年期に発生しやすい傾向があります。
- 家族歴: 家族内にくも膜下出血や脳動脈瘤の歴史がある場合、そのリスクは増加する可能性があります。
- 先天性疾患や遺伝性病気: 先天性疾患や遺伝性病気(例: 遺伝性血管奇形)を持つ人は、くも膜下出血の発症リスクが高まることがあります。
これらの危険因子はくも膜下出血のリスクを増加させる可能性がありますが、すべての人が発症するわけではありません。個々の状況や要素によってリスクは異なるため、上記の項目に1つでも当てはまる方は定期的(健康な成人で2〜3年に1度)な脳ドック検査をお勧めします。
認知症とは
認知症は、主に加齢によって進行する神経変性疾患の総称です。
認知症は、脳の機能が徐々に低下し、思考能力、記憶力、判断力、言語能力、注意力などの認知機能が障害される状態を指します。これにより、個人の日常生活や社会的な機能に重大な影響を及ぼすことがあります。
認知症は、さまざまな病因によって引き起こされますが、最も一般的な原因はアルツハイマー病です。
アルツハイマー病は、脳内のタンパク質の異常な蓄積や神経細胞の死滅によって特徴付けられる病気です。
他の一般的な認知症の原因としては、脳血管病変(脳梗塞や脳出血など)、レビー小体型認知症、前頭側頭型認知症、パーキンソン病などがあります。
これらの疾患は、脳内の構造や神経回路の変化によって認知症の症状が引き起こされます。
認知症の初期症状には、記憶の障害、物事の判断や計画の困難、言葉の出現や理解の困難、日常生活の動作の困難、人格や行動の変化などが含まれます。
症状は進行し、個人が自立した生活を送ることが困難になる場合があります。
認知症は現在のところ完全に治療できる方法はありませんが、症状の進行を遅らせたり、症状の管理や支援が可能です。
早期の診断と適切なケアは、認知症の進行を遅らせたり、生活の質を改善するために重要です。
認知症を早期発見する
認知症の早期発見は、適切なケアや治療の開始、生活の質の向上につながる重要な要素です。
以下に、認知症の早期発見に関するポイントをいくつかご紹介します:
- 認知機能の変化に注意を払う: 認知症の初期症状は、記憶の障害や思考能力の低下などです。自分や家族、友人が認知機能の変化に気付いた場合は、早期に検査することが重要です。
- 定期的な脳機能評価を受ける: 定期的に認知機能の評価やリスク評価を受けることで、異常があれば早期に発見できる可能性が高まります。
- 必要な検査を受ける: 認知症の早期発見には、脳画像検査(MRI)や血液検査などが役立ちます。これらの検査は、脳内の異常や他の病気の排除に役立ちます。
- 認知症リスクの評価: 個人のリスク要素(高齢、家族歴、生活習慣など)を評価することも重要です。リスク評価を通じて、予防策や早期介入のための適切なケアプランを立てることができます。
最も重要なのは、自身や家族が認知機能の変化に敏感であり、早期に検査をすることです。
早期の診断と適切なケアは、認知症の進行を遅らせたり、症状の管理や生活の質を改善するために重要です。
検査内容
- MRI
-
脳腫瘍、脳梗塞の跡、脳出血の跡、脳の萎縮度を評価します。
- MRA
-
脳血管を撮影し、脳動脈瘤や血管の狭窄、異常を発見します。
また、頚部血管も撮影し、頚動脈分岐部の狭窄を評価します。 - VSRAD(54歳以上の方)
-
MRIで認知機能を評価します。
後日、解析したレポートをご郵送致します。 - 心電図
-
不整脈や心室肥大の評価を行います。
- ABI
-
動脈硬化や下肢動脈の狭窄、閉塞を評価します。
- のうKnow
-
認知症診断アプリにより、認知症を早期に発見します。
- 血液検査
-
コレステロール、血糖値、肝機能、血液の凝固能力を評価します。
診断レポート
パラドックス社の遠隔画像診断サービスを利用することで、放射線画像診断専門医による高品質な診断レポートを提供しております。
放射線画像診断専門医の診断レポートをそのまま患者様にご郵送致します。
それに加え、認知症検査の診断レポート、ABI検査の診断レポート、心電図、血液検査の検査結果もご郵送いたします。
検査時間・料金
- MRI検査
-
約30分
- 心電図・ABI検査
-
約15分
- 採血検査
-
約10分
- 料金
-
30,000円